
在过去30年中,获得性再生障碍性贫血(AA)患者造血干细胞移植(HSCT)后的生存率显著提高。然而,移植后有5%-27%的患者出现继发植入功能不良(sPGF)。sPGF增加了患者移植后出现严重感染、大出血和其他危及生命的并发症的风险,也会影响HSCT后的疗效。sPGF的治疗选择有限,预后较差。研究报告了几种sPGF的危险因素。巨细胞病毒(CMV)再激活和移植物抗宿主病(GVHD)是公认的sPGF的危险因素。其他潜在的危险因素包括单倍体相合(haplo)HSCT、受体年龄、预处理方案、EB病毒感染等。然而,这些结论受到疾病种类和HSCT的异质性的限制。在接受haplo-HSCT的AA患者中,sPGF的临床结果和危险因素尚未阐明。北京大学血液病研究所许兰平教授团队进行了一项回顾性分析研究,探讨了在接受haplo-HSCT的AA患者中sPGF的发生率、临床结局及危险因素。
研究方法
研究者回顾了在北京大学人民医院2006年1月至2020年12月期间423例第一次HSCT即为haplo-HSCT的AA患者。根据整个队列评估PGF的累积发生率(CIR)。植入失败(原发性植入失败2例,继发性植入失败3例,占总数的1.18%)或在移植后28天内因任何原因死亡的患者(n=19,4.49%)被排除在进一步分析之外。
所有幸存者最后一次随访时间是2021年4月1日。在sPGF出现前评估病毒再激活和急性移植物抗宿主病(aGVHD)。aGVHD和病毒再激活的CIR与包括死亡和PGF在内的事件相较进行评估。Kaplan-Meier方法用于评估生存曲线。基于逻辑回归模型进行单变量分析,并在多变量分析中进一步分析潜在的危险因素(p<0.10)。多变量分析包括CD34+细胞的输注剂量(按中位数分层)和预处理方案(含Flu vs 不含Flu),无论其p值如何。在进行多变量分析之前,研究者调查了潜在危险因素之间的相关性和多重共线性。采用多变量逻辑回归分析确定纳入因素的独立影响。所有统计检验均为双侧,p值<0.05被认为具有统计学意义。
研究结果
未发生原发性PGF和混合嵌合体。3年sPGF的CIR为4.6%(95%CI:3.9%-10.2%)。至sPGF的发生时间为移植后中位120天(范围:30-626天)。
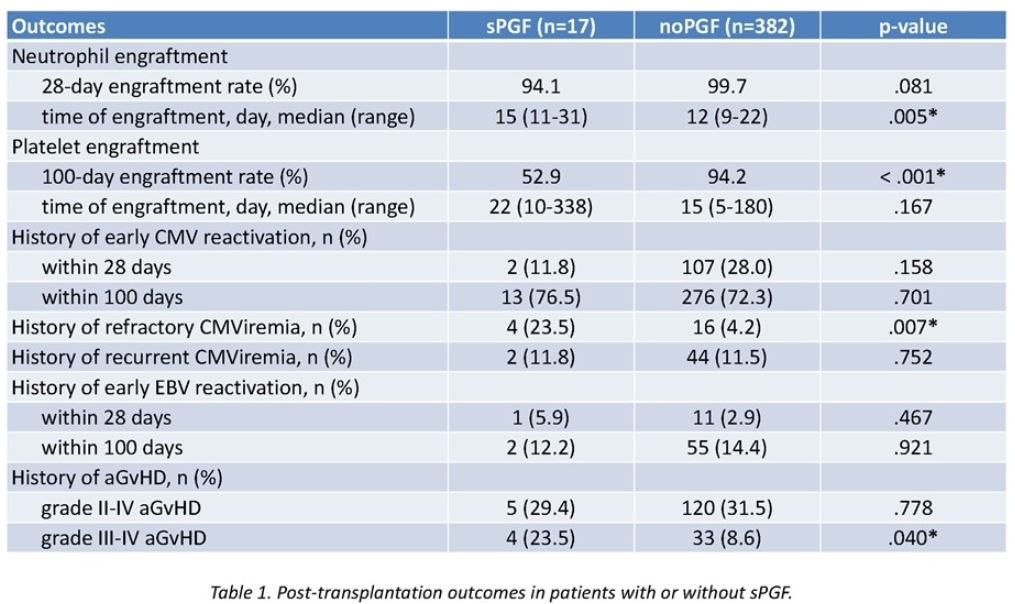
在sPGF组中,中性粒细胞植入延迟(15天[范围11-31] vs 12天[范围9-22],p=0.005)。sPGF患者28天中性粒细胞植入的CIR略低于无PGF患者(94.1%[95%CI:88.8%-96.9%] vs 99.74%[95%CI:99.6%-99.8%],p=0.081)。在随后发生sPGF的患者中,第100天血小板植入的CIR较低(52.9%[95%Cl:28.9%-72.2%] vs 94.9%[95%Cl:94.1%-95.6%],p<0.001)。在sPGF患者中也有可能观察到3-4级的aGVHD(p=0.040)。早期CMV和EBV再激活在28天内(分别为p=0.158和p=0.467)或100天内(分别为p=0.701和p=0.921)的发生率相似。更多sPGF患者有难治性CMV病毒血症病史(p=0.007)(表1)。
表1
sPGF组的总生存期(OS)较短(67.7%[95%Cl:38.8%-85.2%] vs 91.46%[95%C:88.1%-93.9%],p=002)。12名sPGF患者存活至最后一次随访,其中7名患者无需输血。sPGF的治疗和结果如图1所示。
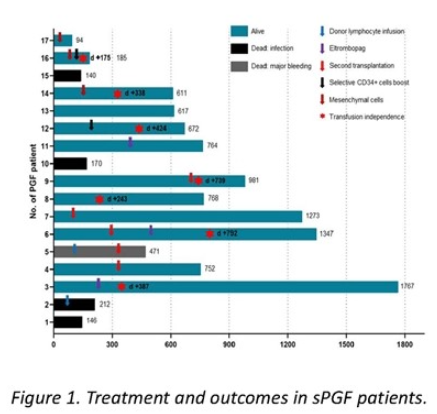
图1
在多变量逻辑回归模型中,中性粒细胞植入延迟(OR 2.819,95%CI[1.00,7.909],p=0.049)和难治性CMV病毒血症(OR 6.986,95%CI[2.002,24.379],p=0.002)是sPGF的独立危险因素。较弱的证据表明3-4级aGVHD病史与sPGF相关(p=0.063)。(图2)
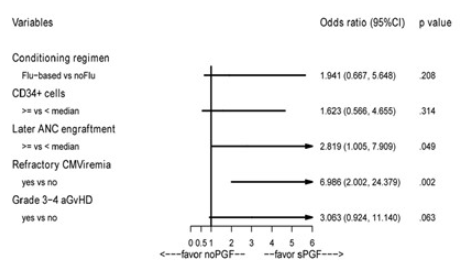
图2
研究结论
综上所述,4.6%的AA患者在haplo-HSCT后可出现sPGF,并且生存率显著降低。sPGF的独立危险因素是中性粒细胞植入延迟和难治性CMV再激活病史。较弱的证据显示,有3-4级aGVHD病史会增加sPGF的风险。研究者提倡应用更好的移植后策略来平衡AA患者haplo-HSCT的免疫抑制和病毒再激活的风险。