
继发性中枢神经系统(CNS)淋巴瘤(SCNSL)是指原发于全身,后播散累及CNS的淋巴瘤。临床上包括三种不同的类型:(1)初诊时CNS受累与其他系统性病变同时出现(初治[TN]-SCNSL);(2)孤立性CNS复发(RI-SCNSL);(3)CNS复发伴系统性复发(RC-SCNSL)。
英国伦敦大学医院Kate Cwynarski教授发表了一篇综述,该综述聚焦最常见的CNSL病理亚型——弥漫性大B细胞淋巴瘤(DLBCL),回顾了三种类型SCNSL治疗的相关文献并给出建议。小编将主要内容整理如下。
SCNSL的治疗方案
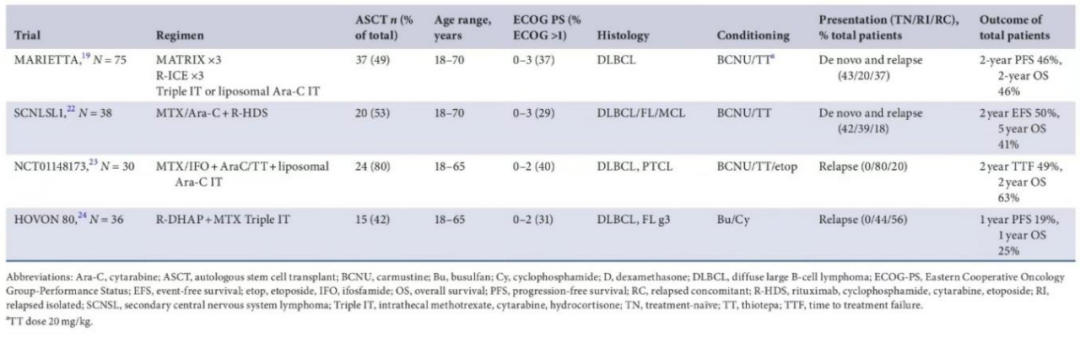
SCNSL的治疗应根据患者的疾病情况(TN-SCNSL、RC-SCNSL或RI-SCNSL)、治疗史、是否适合接受治疗以及接受治疗的意愿选择方案。由于缺乏比较SCNSL治疗方案的随机数据,其治疗主要基于单臂II期研究的结果(表1)。对于较年轻的fit患者(通常年龄<70岁),强化诱导治疗后进行巩固性大剂量(HD)化疗可获得最高的生存率。维持剂量强度与改善患者的生存结局相关。
表1
TN-SCNSL的治疗方案
IELSG42(MARIETTA)研究是一项国际单臂II期研究,是SCNSL领域最大的前瞻性研究,患者先接受三个周期的MATRix(甲氨蝶呤、
一些老年患者可能对含MATRix方案的强化治疗耐受性较差。关于MATRix方案的IELSG32和IELSG42研究排除了年龄>70岁或≤70岁但体能状态(PS)差的患者。一项国际真实世界研究探索了MATRix方案在年龄≤78岁和PS评分0-4的PCNSL患者中的疗效,结果显示老年和/或PS差的患者的耐受性和生存结局较差。因此,一般不建议年龄>70岁的患者使用MATRix方案。
一项小型的II期研究表明,在老年(69-79岁)PCNSL患者中,不适合MATRix方案的患者可能对R-MTX-AraC(利妥昔单抗、甲氨蝶呤、两剂阿糖胞苷)方案耐受性更好,研究结果显示,接受
虽然R-MTX-AraC方案似乎对系统性DLBCL有效(MARIETTA研究中,43%的患者在接受两个周期的MATRix方案治疗后获得全身CR),但人们目前普遍更公认R-ICE方案。有研究表明,老年复发/难治性(R/R)DLBCL患者(中位年龄76[70-87]岁)对减量R-ICE方案耐受性良好,Charlson合并症指数(CCI)≥2和<2的患者的中位PFS分别为11.7个月和78.9个月。
R-CODOX-M/R-IVAC(利妥昔单抗、环磷酰胺、长春新碱、
R-CHOP(利妥昔单抗、环磷酰胺、多柔比星、长春新碱、强的松)方案联合HD-MTX(大剂量甲氨蝶呤)可能使某些TN-SCNSL患者获得持久缓解,但生存结局可能劣于采用强化治疗方案的患者。因此,不适合接受强化治疗的患者可考虑使用该方案。R-CHOP方案(或类似方案)联合IT化疗可为不适合接受含HD-MTX的治疗和CNSL局限于软脑膜的SCNSL患者提供短期缓解。TN-SCNSL的治疗方案如图1所示。
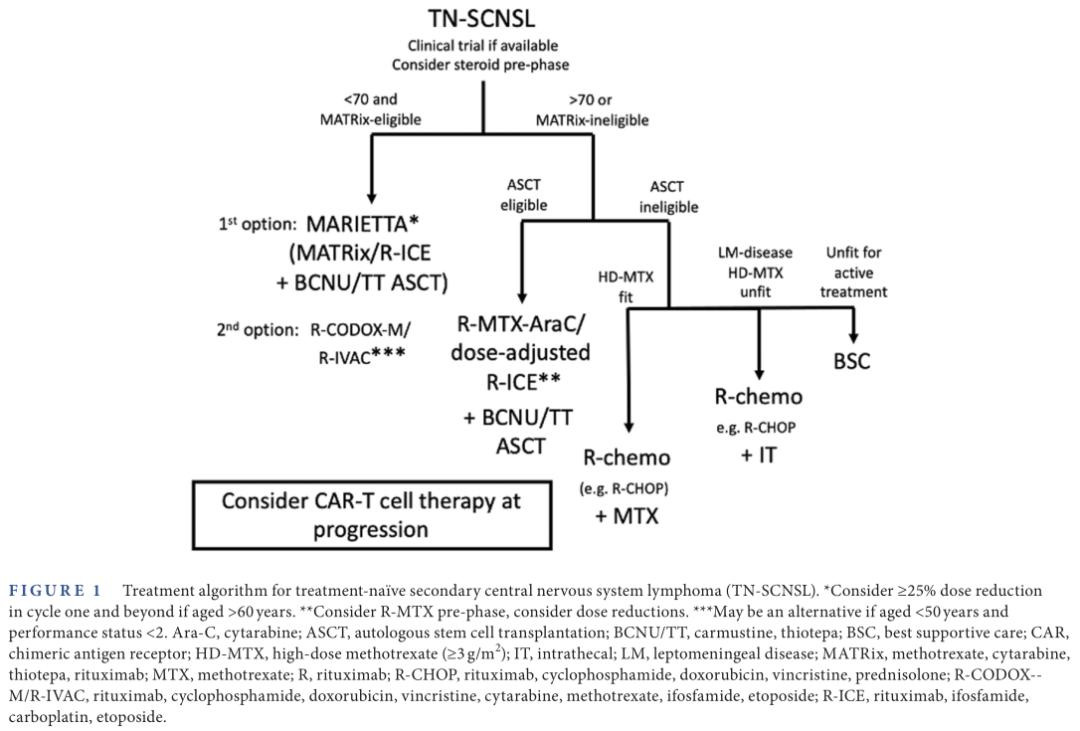
图1
RC-SCNSL的治疗方案
RC-SCNSL患者的预后较差。MARIETTA研究报告的28例RC-SCNSL患者的2年PFS率为14%,这与该人群的其他研究结果一致。既往有研究报告了接受TT-ASCT巩固治疗的患者的生存结局显著改善(2年PFS率为46%),MARIETTA研究中大多数患者没有接受ASCT,患者的总缓解率(ORR)为46%。RC-SCNSL的治疗必须考虑患者对强化治疗的适应性、预期疗效和患者的意愿,姑息治疗可能更适合多数RC-SCNSL患者。
RC-SCNSL患者,包括化疗耐药的患者,可考虑参加临床试验、接受放疗或新型疗法。有研究表明,在诊断后12个月内复发的系统性DLBCL的二线治疗中,与化疗和ASCT相比,lisocabtagene maraleucel(CD19 CAR-T细胞疗法)改善了患者的生存,但该研究仅纳入了少量RC-SCNSL患者。RC-SCNSL的治疗方案如图2所示。
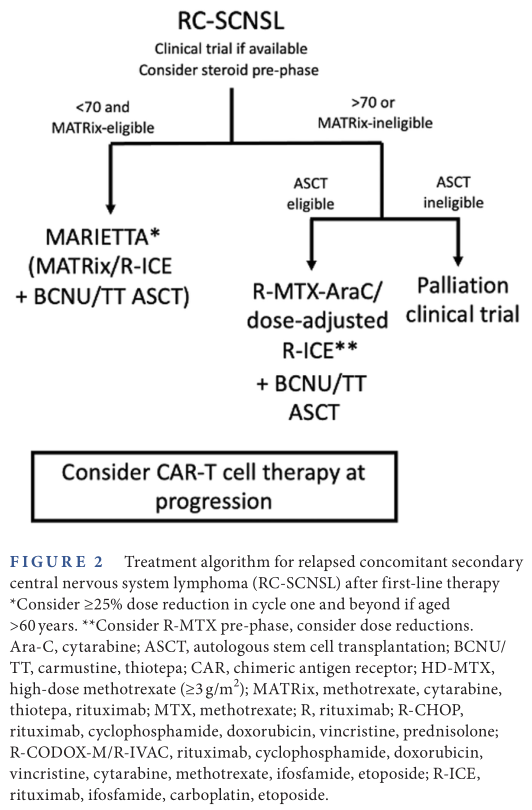
图2
RI-SCNSL的治疗方案
RI-SCNSL患者的预后通常优于RC-SCNSL患者的预后。一项回顾性研究结果显示,接受强化治疗的RI-SCNSL患者的2年PFS率为60%,接受ASCT巩固治疗的患者的2年PFS率为70%。在MARIETTA研究中,RI-SCNSL患者占20%(N=15),2年PFS率为40%,RC-SCNSL患者的2年PFS率为14%。经MATRix方案治疗后缓解是独立预后因素,2个周期后患者的ORR为67%。因此,MATRix方案是RI-SCNSL有效的诱导方案,而R-ICE方案的作用尚不确定。R-MTX-AraC方案可作为较低强度的治疗选择。不适合接受强化治疗的患者还可考虑参加临床试验、接受放疗或新型疗法。RI-SCNSL的治疗方案如图3所示。
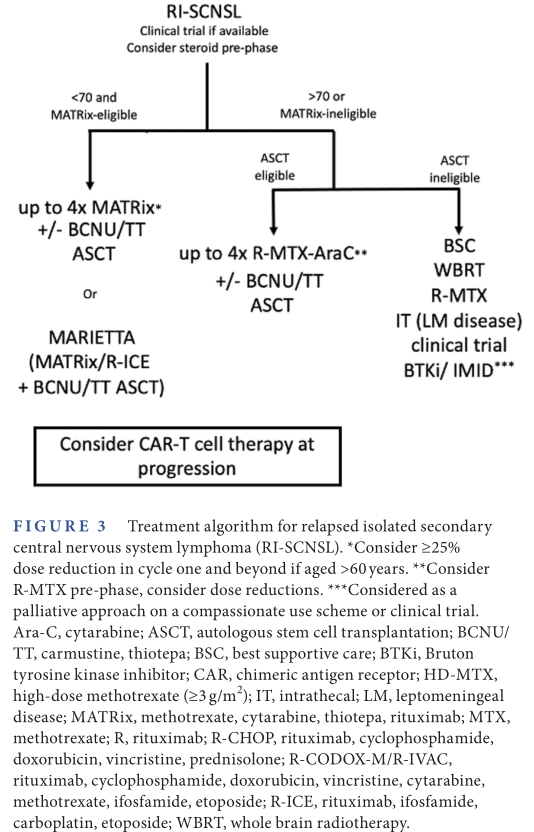
图3
SCNSL的治疗建议
➤所有SCNSL患者均应在专业的中心接受治疗(1B级);
➤如果有条件,应为所有SCNSL患者提供参加临床试验的机会(1A级);
➤确诊SCNSL后考虑进行类固醇预治疗(2B级);
➤对于老年或PS较差(ECOG PS≥2)的患者,在多药联合化疗之前可考虑使用R-MTX方案作为第一个周期的治疗以改善PS(2B级);
➤对于年龄<70岁且适合接受ASCT的TN-SCNSL和RC-SCNSL患者,可选择“MARIETTA”方案(3个周期的MATRix方案诱导缓解,随后3个周期的R-ICE方案联合IT化疗)(1B级);
➤在4个周期的免疫化疗(MATRix方案±R-ICE方案)后达到CR或比较好的PR的患者可考虑进行BCNU/TT-ASCT,以减轻治疗负担和限制性毒性(2B级);
➤对于年龄<70岁且适合ASCT的RI-SCNSL患者,可选择“MARIETTA”方案(2B级);或根据PCNSL方案,单独使用4个周期的MATRix方案(2B级);
➤TN-SCNSL患者在开始接受“MARIETTA”中的MATRix方案之前,可以考虑使用一个或两个周期的R-CHOP方案以控制全身性疾病(3C级);
➤对于年龄>60岁和/或PS差的患者,可考虑在第一个周期的MATRix方案中减低阿糖胞苷的剂量(省略1-2剂阿糖胞苷)(2B级);
➤对于出现严重血液学毒性或感染性疾病(如中性粒细胞减少性
➤对于年龄<50岁、PS<2且不适合接受ASCT的TN-SCNSL患者,可以考虑R-CODOX-M/R-IVAC方案作为“MARIETTA”方案的替代方案,但应注意的是该数据仅来源于系统性DLBCL的II期研究中的10例患者亚群(2B级);
➤对于不适合接受全剂量MATRix方案但适合接受ASCT的SCNSL患者(如年龄>70岁的患者),可选择R-MTX-AraC方案(±剂量调整的R-ICE方案)(2C级);
➤对于不适合改良MATRix方案的TN-SCNSL患者,可考虑使用R-CHOP方案联合HD-MTX(2C级);
➤对于不适合接受HD-MTX和CNSL局限于软脑膜的TN-SCNSL患者,可选择R-CHOP方案联合IT化疗(2B级);
➤对于不适合接受强化治疗的患者,可考虑参加临床试验、接受最佳支持治疗(BSC)或姑息治疗(如IT化疗[CNSL局限于软脑膜]、WBRT[有CNS症状的疾病])或使用新型药物(如布鲁顿氏酪氨酸激酶抑制剂[BTKi]、免疫调节剂[IMiDs])(如符合同情用药制度)(2C级)。
总结
SCNSL的治疗需要考虑疾病的特异性(TN-SCNSL、RI-SCNSL和RC-SCNSL),以患者为中心。虽然一部分患者可以通过强化治疗治愈,但年龄较大、PS较差以及伴有复发的患者的临床需求仍未得到满足,未来仍需开展研究以进一步改善SCNSL患者的生存结局。