
多发性骨髓瘤(MM)是比较常见的恶性血液性疾病,属于浆细胞肿瘤,多发于中老年人,且男性明显多于女性。目前,我国已经正式步入老龄化社会,因此MM在我国的发病率将逐年上升。MM病情复杂,且临床症状不尽相同,此病的诊断标准不断发生变化,一定程度上对临床治疗产生影响。我国骨髓瘤诊断标准都经历了哪些变迁呢?治疗观念有何改变呢?
MM诊断标准
在过去的数年,世界卫生组织(WHO)、美国国立综合癌症网络(NCCN)、IMWG及我国的MM 诊治指南不断更新,对于活动性或称为症状性MM 及冒烟型骨髓瘤(SMM) 的诊断标准均较一致,要求满足的标准如下:
对于活动性(症状性)MM,诊断标准:该诊断标准需同时满足以下3 项条件,(1)骨髓单克隆浆细胞比例等于或超过10%,或通过组织活检证实患者合并浆细胞瘤;(2)血清或尿液中发现单克隆M 蛋白;(3)MM致一个或多个靶器官损伤。
对于无症状(冒烟型)MM,诊断标准:患者血清单克隆M蛋白的含量等于大于30 g/L,或其骨髓单克隆浆细胞比例等于大于10%,患者器官、组织损害,同时未合并溶骨改变现象。
我国骨髓瘤诊断标准变迁
我国对MM的诊断可基本概括为3个阶段:第1阶段为1975年至2008年,主要强调数值;第2个阶段为2008年至2012年,主要倾向于强调临床症状;第3阶段为2013 年至今,重新强调数值的重要性。
(1)1975年诊断标准:相关研究结果认为,该诊断标准具有较低的敏感性,且存在严重的分型问题。例如,针对骨髓中浆细胞含量为65%的患者,常合并病理性骨折,但是免疫球蛋白相关数值却未达到标准,且部分IgA小于20 g/L将被诊断为非分泌型MM。
(2)2008年诊断标准:适当引入世界卫生组织最低诊断标准,主要原因在于浆细胞研究领域的进步,体现在克隆性界定上。通常可利用流式细胞术来判断其克隆性,因此可明显降低浆细胞数量上的要求。
(3)2011年诊断标准:此次修订版本中,更加关注MM患者器官功能损害,如肾功能损伤、溶骨损害、高钙血症及反复感染等。同时,通过单克隆免疫球蛋白即可做出明确诊断,无须过分强调浆细胞及免疫球蛋白相关数值。
(4)2013年诊断标准:2008年及2011年诊断标准中,最低标准基本相符,但是鉴于其可能存在过度诊断现象,为进一步明确M:蛋白、克隆性浆细胞情况,在2013年版的诊断标准中,再次提出强调10%界值,同时相对弱化低于10%的相关概念。
(5)2015年诊断标准:在2013年标准的基础上,新增骨髓瘤所引起的有关临床表现,并对有症状及无症状MM进行具体划分,同时制定比较明确的数值。
(6)2017年诊断标准:在我国2017年MM诊治指南中,诊断标准基本与IMWG指南相同,在鉴别诊断环节增加"意义未明单克隆免疫球蛋白增多症伴肾脏损害"并对其进行定义,对冒烟型骨髓瘤进行了标准的界定,并对诊断标准中的一些细节进行了澄清。在诊断所需的基本检查中强调了"在轻链型患者加做IgD",在可选做的检查中对MRI检查的具体部位进行了推荐。
MM治疗观念的转变
一直以来,CRAB症状[C代表血清钙浓度升高(calcium elevation),R代表肾功能损害(renalin sufficiency),A代表贫血(anemia),B代表骨质破坏(bone disease)的出现作为骨髓瘤治疗的开始。
然而,骨髓瘤是一种高度异质性的克隆性疾病,具有复杂的分子生物学特征,伴随着微环境的改变,在临床症状出现前无论是生物学指标还是细胞遗传学可能均已出现异常,在疾病的不断克隆演变过程中出现靶器官的损害,这个过程有的患者也许需要十年之久,有的患者仅数月,因此是否以临床症状作为MM治疗的初始,一直是此领域研究者所关注的问题。
2014年IWMG及我国2017年11月发表的新版骨髓瘤指南均更新了骨髓瘤最新诊断标准,纳入了3个生物学指标(Slim),包括骨髓单克隆浆细胞比例≥60%、受累与非受累sFLC 比值≥100,或MRI检查出现1处以上局灶性骨质破坏,提示高危的冒烟型骨髓瘤患者就等同于活动性骨髓瘤,是需要开始治疗的指征。因此,目前各种新的骨髓瘤诊断指南,已经弱化了CRAB症状作为治疗开始的观念。
新药时代MM的治疗选择
对于初诊MM而言,治疗仍分为适合移植和不适合移植患者的方案选择(表1).
表1 初诊MM患者治疗方案的选择
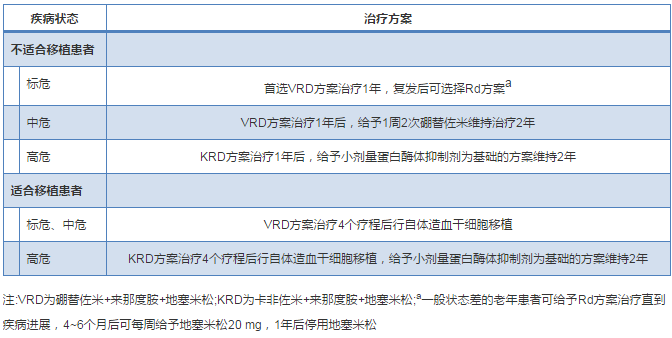
对于难治、复发MM而言,目前治疗方面仍是国内外面临的一大挑战。目前,来那度胺+地塞米松、硼替佐米+地塞米松、卡非佐米+地塞米松或泊马度胺+地塞米松是难治、复发MM治疗的主要方案。美国梅奥医学中心的学者认为达雷木单抗联合新一代的蛋白酶体抑制剂或免疫调节剂,如卡非佐米或泊马度胺可显著提高难治、复发患者的疗效。此外,程序性死亡受体1(PD-1)、PD-1配体、嵌合抗原受体重定向T细胞等的单独或联合应用为难治、复发MM患者提供了治疗的选择。
另外,单倍型相合HSCT的普遍开展基本解决了供者来源问题;虽然包括单倍型相合HSCT在内的异基因HSCT是一种高风险的治疗手段,但该方法为MM患者带来了治愈的可能。
结语
MM在临床上异质性极大,生存时间短则数月,长则可生存10年以上。虽然,从诊断到治疗,MM取得了突破性进展,但仍有很多问题需要继续研究,比如基于微小残留病变的骨髓瘤预后预测以及危险分层指导治疗,嵌合抗原受体T细胞免疫疗法(CAR-T)在骨髓瘤患者中的合理应用,异基因造血干细胞移植在高危患者中的治疗时机等。